目次
「インプラントは一生もつと聞いたけど本当?」
「何年くらい使えるの?」
「もしダメになったらやり直せる?」
インプラント治療を検討中の方、あるいはすでに治療を受けた方の多くが、“寿命”という言葉に強い不安を感じています。
結論からお伝えすると、インプラントは適切な診査・診断とメンテナンスを行えば、10年以上安定して機能する可能性が非常に高い治療法です。実際に国内外の長期研究では、10年生存率は90〜95%以上というデータが報告されています。
しかし、全てのインプラントが「一生もつ」わけではありません。寿命は、治療の質・噛み合わせ・生活習慣・メンテナンス状況など、複数の因子に大きく左右されます。
この記事では、
-
インプラントの平均寿命とエビデンス
-
長持ちする人と短くなる人の違い
-
寿命を縮める具体的な原因
-
ダメになった場合の対処法
-
インプラントを20年以上使うためのポイント
を、歯科医の立場から体系的に解説します。
インプラントの寿命は何年?平均データと実際
10年・15年・20年の生存率
インプラント治療を検討している方、あるいはすでに治療を受けている方にとって、「どれくらい長持ちするのか?」という疑問は非常に重要です。高額な治療であることに加え、外科処置を伴うため、できるだけ長期間安定して使いたいと考えるのは当然のことです。
インプラントは、チタン製の人工歯根を顎の骨に埋め込み、その上に人工歯(上部構造)を装着する治療法です。チタンは生体親和性が高く、骨と直接結合する「オッセオインテグレーション」という現象が起こります。この強固な結合により、入れ歯やブリッジと比較して非常に高い安定性を得られるのが大きな特徴です。
では、実際の寿命はどれくらいなのでしょうか。
10年・15年・20年の長期データ
国内外の長期研究データによると、インプラントの生存率は非常に高い水準を維持しています。
・10年生存率:約90〜95%
・15年生存率:約85〜90%
・20年以上機能している症例も多数報告
ここでいう「生存率」とは、“口腔内でインプラントが機能し続けている割合”を意味します。つまり、10年後でも約9割以上のインプラントが問題なく使用されているということです。これは歯科治療の中でも非常に優れた予後成績といえます。
さらに、適切なメンテナンスが継続されている症例では、20年以上安定しているケースも珍しくありません。実際に、1990年代に埋入されたインプラントが現在も問題なく機能している例もあります。
ただし、ここで重要なのは「平均値」であるという点です。すべての人が同じ年数もつわけではありません。個々の口腔環境や生活習慣によって、寿命には差が生じます。
「一生もつ」は本当?
インターネットや広告などで、「インプラントは半永久的」「一生もつ」といった表現を目にすることがあります。確かに、理論上は適切な条件がそろえば長期安定が可能です。しかし、医学的に“永久保証”できる治療は存在しません。
インプラントの寿命は、複数の要素に左右されます。
・骨の質と量
・噛み合わせの状態
・歯周病やインプラント周囲炎の有無
・喫煙習慣
・全身疾患(特に糖尿病)
・日常のセルフケア
・定期メンテナンスの有無
例えば、骨の量が十分で、噛み合わせのバランスが良く、定期的なメンテナンスが継続されている場合は、20年以上問題なく使える可能性があります。一方で、清掃不良や喫煙習慣がある場合、インプラント周囲炎を発症し、寿命が短くなるリスクもあります。
つまり、インプラントの寿命は「素材の問題」だけではなく、「管理の質」に大きく依存しているのです。
結論として、インプラントは10年以上使用できる可能性が高く、条件が整えば20年以上の長期使用も期待できます。ただし、「必ず一生もつ」と断言できる治療ではありません。
長く快適に使い続けるためには、治療後のセルフケアと定期的な歯科メンテナンスが不可欠です。インプラントは入れて終わりではなく、適切な管理を続けてこそ本来の価値を発揮する治療法なのです。
インプラントの構造と寿命の考え方
インプラントの寿命を正しく理解するためには、まずその「構造」を把握することが重要です。インプラントは単一の部品で成り立っているわけではなく、複数のパーツが組み合わさって機能しています。そのため、寿命を考える際にも「インプラント全体」として一括りにするのではなく、それぞれの構成要素ごとに分けて考える必要があります。
インプラントは大きく分けて、以下の3つのパーツで構成されています。
・インプラント体(人工歯根)
・アバットメント(連結部分)
・上部構造(被せ物)
それぞれ役割が異なり、耐久性やトラブルの起こりやすさも異なります。したがって、「どの部分の寿命を指しているのか」によって話は変わってきます。
インプラント体(人工歯根)の寿命
インプラント体は、顎の骨の中に埋め込まれるチタン製の人工歯根です。骨と直接結合する「オッセオインテグレーション」によって強固に固定され、噛む力をしっかりと支えます。
この部分はインプラントの“土台”であり、最も重要なパーツです。適切な診断のもとで埋入され、術後の管理が良好であれば、長期間にわたり機能する可能性が高いとされています。実際、20年以上安定している症例も多数報告されています。
インプラント体が機能しなくなる主な原因は「インプラント周囲炎」です。これは細菌感染によって歯ぐきや骨に炎症が起こり、インプラントを支える骨が吸収してしまう病気です。骨吸収が進行すると支持力が低下し、最終的には脱落に至ることもあります。
つまり、インプラント体の寿命は素材そのものよりも、周囲組織の健康状態やメンテナンス状況に大きく左右されるのです。
アバットメント(連結部分)の役割と耐久性
アバットメントは、インプラント体と上部構造をつなぐ連結部品です。スクリューで固定される構造が一般的で、噛む力を効率よく伝達する役割を担います。
この部分は直接骨と結合しているわけではありませんが、咬合力の影響を強く受けます。歯ぎしりや強い食いしばりがある場合、スクリューの緩みや破折が起こることがあります。ただし、多くの場合は再締結や部品交換で対応可能です。
上部構造(被せ物)の寿命
上部構造は、実際に見える“歯”の部分です。セラミックやジルコニアなどの材料が使用され、審美性と耐久性の両立が図られています。
しかし、どれほど強度の高い素材でも、長期間使用すれば摩耗や欠け、破損が起こる可能性があります。特に強い咬合力が加わる部位では負担が大きくなります。
一般的に、上部構造は10〜15年程度で交換が必要になるケースもあります。これは「インプラントがダメになった」という意味ではなく、あくまで被せ物のリニューアルです。インプラント体が問題なく機能していれば、上部構造のみの交換で対応できる場合がほとんどです。
「全部が同時にダメになる」わけではない
ここで重要なのは、「インプラント=すべてのパーツが同時に寿命を迎えるわけではない」という点です。
例えば、上部構造が摩耗しても、インプラント体が健全であれば被せ物だけを交換できます。また、スクリューが緩んだ場合も修理可能なケースが多いです。
一方で、インプラント体を支える骨が大きく失われた場合は再治療が必要になることがあります。この違いを理解することで、「寿命」という言葉の意味をより正確に捉えることができます。
インプラントの寿命とは、単なる年数ではなく、「どのパーツがどの程度健全に保たれているか」という総合的な視点で考えるべきものです。適切なセルフケアと定期的なメンテナンスを続けることで、土台を長く維持し、必要に応じて上部構造を交換しながら、長期的に快適な状態を保つことが可能になります。
インプラントが長持ちする人の特徴
インプラントの寿命は、単に「治療の出来栄え」だけで決まるものではありません。もちろん、適切な診断・正確な埋入・適合の良い上部構造は大前提です。しかし、長期的に安定している症例を見ていくと、ある共通した特徴があることが分かります。
インプラントが20年以上安定している方には、日常的な習慣や管理意識に明確な傾向があります。ここでは、インプラントが長持ちする人の代表的な特徴を解説します。
1. 定期メンテナンスを継続している
最も重要なポイントが、定期メンテナンスの継続です。
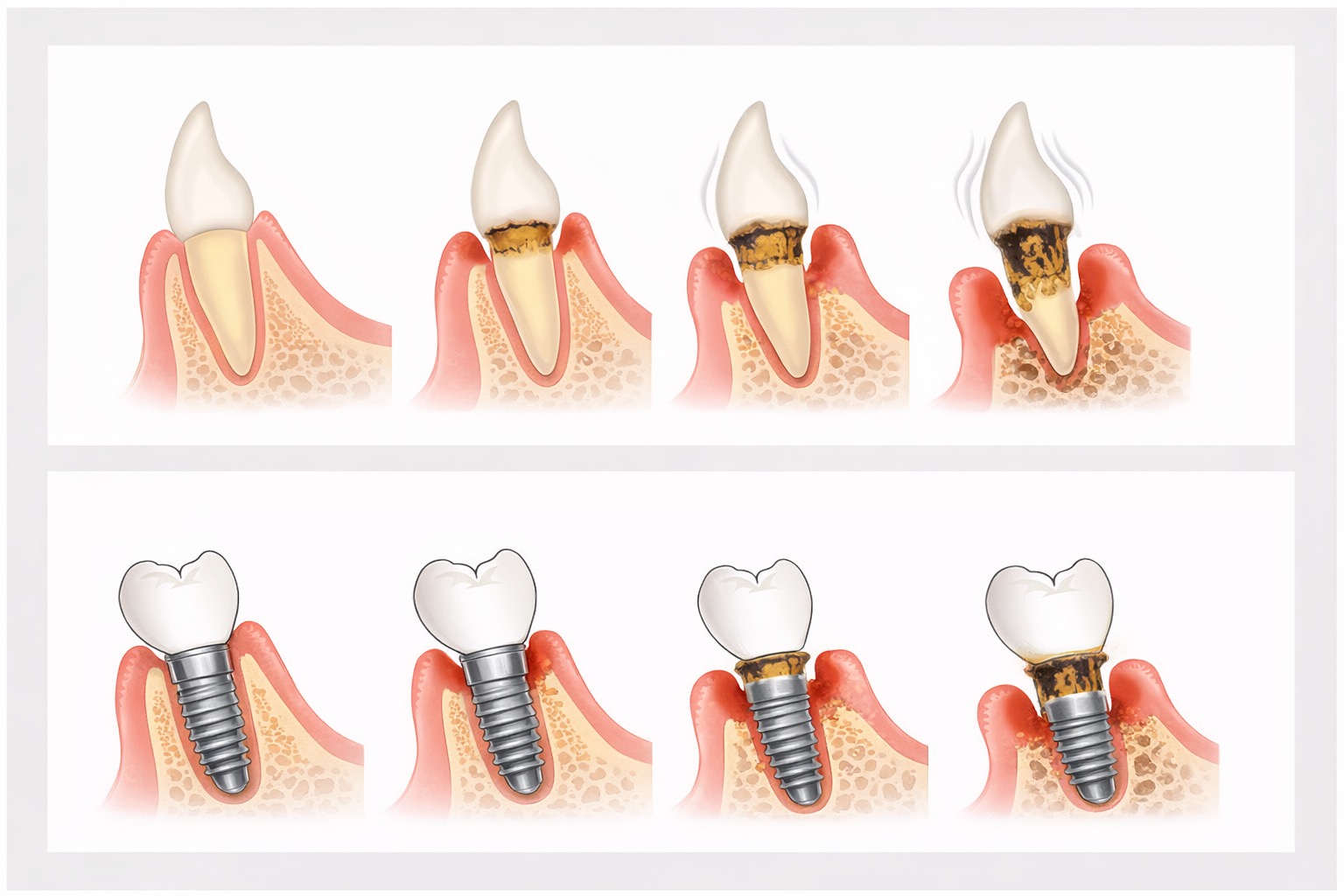
インプラント最大の敵は「インプラント周囲炎」です。これは天然歯でいう歯周病と類似した感染症で、細菌の塊(バイオフィルム)が原因となり、歯ぐきの炎症や骨吸収を引き起こします。進行すると、インプラントを支えている骨が溶け、最終的には脱落に至ることもあります。
このインプラント周囲炎は、初期段階では自覚症状が少ないという特徴があります。痛みが出にくいため、気づいたときには骨吸収が進行しているケースもあります。
3〜6ヶ月ごとの専門的なメンテナンスを受けている方は、次のような管理が可能になります。
・専用器具によるバイオフィルム除去
・噛み合わせのチェック
・スクリューの緩み確認
・レントゲンによる骨レベルの評価
特にレントゲンによる骨の確認は重要です。自覚症状がなくても、わずかな骨吸収を早期に発見できるため、重症化を防ぐことができます。
長持ちしている方の多くは、「問題がなくても通院する」という予防意識を持っています。これが寿命の差を生みます。
2. 歯周病がコントロールされている
歯周病の既往がある方は、インプラント周囲炎のリスクが高くなることが分かっています。歯周病菌は口腔内に常在しており、環境が悪化すると再び活動性が高まります。
そのため、インプラント治療前の歯周基本治療は非常に重要です。歯ぐきの炎症を抑え、プラークコントロールを確立した状態で埋入することが、長期安定の前提条件になります。
また、治療後も歯周病が再発しないようにコントロールを続けている方は、インプラントも安定しやすい傾向があります。
逆に、歯周病を放置したままでは、天然歯と同様にインプラント周囲にも炎症が広がる可能性があります。長持ちする人は、自身の歯周状態を理解し、継続的に管理しています。
3. 喫煙していない
喫煙はインプラント成功率に明確な悪影響を及ぼします。
主な影響は以下の通りです。
・血流低下
・免疫力低下
・傷の治癒遅延
・骨結合率の低下
ニコチンは血管を収縮させ、歯ぐきや骨への血流を減少させます。その結果、炎症が起きた際の回復力が低下し、感染が慢性化しやすくなります。
研究データでも、非喫煙者の方がインプラントの成功率は明らかに高いことが示されています。長持ちしている症例の多くは非喫煙者、もしくは治療を機に禁煙した方です。
4. 噛み合わせが安定している
インプラントは骨と直接結合しているため、天然歯のような歯根膜によるクッション機能がありません。つまり、過剰な力がダイレクトに骨へ伝わります。
歯ぎしりや食いしばりがある場合、
・上部構造の破損
・スクリューの緩み
・骨吸収
といったリスクが高まります。
長持ちしている方は、咬合バランスが安定しているか、歯ぎしりがある場合はナイトガードを使用しています。夜間の過剰な力からインプラントを保護することで、長期安定が期待できます。
インプラントの寿命を縮める原因
インプラントは適切な条件下であれば長期間機能する治療法ですが、いくつかの要因によって寿命が短くなることがあります。重要なのは、「なぜダメになるのか」を理解し、リスクを回避することです。ここでは、インプラントの寿命を縮める代表的な原因について整理します。
1. インプラント周囲炎
最も多い原因が「インプラント周囲炎」です。これは天然歯でいう歯周病と似た感染性疾患で、インプラント周囲の歯ぐきや骨に炎症が起こる状態を指します。
主な症状は以下の通りです。
・ブラッシング時の出血
・歯ぐきの腫れ
・膿が出る
・口臭の悪化
・インプラントのぐらつき
初期段階では痛みが出にくく、自覚症状がほとんどないことも少なくありません。そのため、気づいたときには骨吸収が進行しているケースもあります。
インプラントは人工物ですが、周囲の組織は生体です。プラーク(細菌の塊)が蓄積すると炎症が起こり、骨が溶けていきます。特にインプラントには歯根膜が存在しないため、天然歯よりも炎症の進行が速い場合があります。
だからこそ、定期検診による早期発見が不可欠です。レントゲンで骨の状態を確認し、専門的なクリーニングでバイオフィルムを除去することが寿命延長につながります。
2. 過度な咬合力
インプラントは骨と直接結合しています。天然歯には歯根膜というクッション構造があり、噛む力を緩衝する働きがありますが、インプラントにはそれがありません。
そのため、過度な咬合力が加わると力が直接骨に伝わります。
具体的には、
・歯ぎしり
・食いしばり
・噛み合わせの不均衡
・一部に集中する咬合負担
といった状態が続くと、次のような問題が起こります。
・上部構造の破損
・スクリューの緩み
・骨吸収
・インプラント体への微小な動揺
特に就寝中の歯ぎしりは無意識に強い力がかかるため注意が必要です。必要に応じてナイトガードを使用することで、過剰な負担を軽減できます。
咬合管理はインプラント治療後も継続的に行うべき重要な要素です。
3. 骨量不足
インプラントは骨の中に埋入されるため、十分な骨量と骨質が確保されていることが前提条件です。
骨量が不足している状態で無理に治療を行うと、
・初期固定の不足
・長期的な支持力の低下
・早期の動揺
といったリスクが高まります。
近年では骨造成(骨を増やす処置)によって対応可能なケースも増えていますが、適切な診断と治療計画が不可欠です。CTによる三次元的評価を行い、十分な支持骨を確保した上で埋入することが、長期安定の条件となります。
4. 不適切な設計
インプラントは「埋めれば終わり」ではありません。位置・角度・本数・上部構造の形態・咬合設計など、全体の設計が寿命に直結します。
例えば、
・清掃しにくい形態
・過度に長い上部構造
・咬合力が一点に集中する設計
・隣在歯とのバランス不良
といった設計ミスは、トラブルの原因になります。
適切なポジションに埋入され、清掃性が確保され、咬合力が分散されている設計であれば、長期安定が期待できます。逆に、設計段階の問題は後から修正が難しい場合もあります。
インプラントの寿命がきたらどうなる?
インプラントは長期にわたり機能する治療法ですが、さまざまな要因によりトラブルが生じることがあります。では、もしインプラントの寿命がきた場合、どのような状態になり、その後の対応はどうなるのでしょうか。
まず理解しておきたいのは、「寿命=すぐに使えなくなる」という意味ではないという点です。多くの場合、何らかの前兆や段階的な変化があります。
例えば、
・歯ぐきの腫れや出血
・噛んだときの違和感
・レントゲンで確認される骨吸収
・インプラントの動揺
といった症状や所見が見られます。これらは主にインプラント周囲炎や過度な咬合負担が原因となって起こります。
完全に支持骨が失われてしまった場合、インプラント体を維持することが難しくなり、撤去が必要になることがあります。
再治療は可能?
結論から言えば、多くのケースで再治療は可能です。ただし、状態によって治療の難易度や期間、身体的負担は大きく異なります。
一般的な流れは以下の通りです。
1. インプラント撤去
まず、問題のあるインプラント体を除去します。骨との結合状態によっては比較的スムーズに撤去できる場合もありますが、炎症や骨吸収の程度によって難易度は変わります。
2. 骨造成
インプラント周囲炎が進行していた場合、骨が大きく失われていることがあります。そのままでは再埋入ができないため、骨造成(GBRなど)を行い、骨の量を回復させる処置が必要になることがあります。
骨造成には治癒期間が必要で、数ヶ月単位の時間がかかることもあります。この段階が再治療の難易度を左右する重要なポイントです。
3. 再埋入
骨の状態が回復した後、再度インプラントを埋入します。ただし、初回よりも条件が厳しくなることがあり、症例によっては別の補綴方法を検討することもあります。
特に骨吸収が高度に進行している場合は、再治療の成功率や治療計画が大きく変わるため、専門的な診断が不可欠です。
上部構造のみ交換する場合
一方で、「インプラントの寿命」といっても、必ずしもインプラント体が問題になるとは限りません。
上部構造(被せ物)は、セラミックやジルコニアなどの材料で作られており、長年の使用によって摩耗や破損が起こることがあります。また、見た目の変化や噛み合わせの調整が必要になる場合もあります。
このようなケースでは、インプラント体が健全であれば、被せ物のみを交換することが可能です。これは比較的負担が少なく、外科処置を伴わない場合がほとんどです。
つまり、「インプラント=すべてやり直し」ではありません。問題の部位がどこかによって、治療内容は大きく異なります。
インプラントを20年以上使うために
インプラントを20年以上安定して機能させるためには、特別な裏技があるわけではありません。重要なのは、日々のセルフケアと、専門的なプロフェッショナルケアを継続することです。インプラントは人工物であるため虫歯にはなりませんが、周囲の歯肉や骨は生体組織です。この組織を守れるかどうかが、長期予後を左右します。
正しいセルフケア
まず基本となるのが、毎日のセルフケアです。インプラント周囲炎の主な原因は、プラークやバイオフィルムの蓄積です。天然歯と同様、あるいはそれ以上に丁寧な清掃が求められます。
歯間ブラシは必須
インプラント周囲は形態的に複雑になりやすく、通常の歯ブラシだけでは清掃が不十分になりがちです。特にアバットメント周囲や補綴物の下部にはプラークが停滞しやすいため、歯間ブラシの使用は不可欠です。
重要なのは「サイズ選択」です。大きすぎると歯肉を傷つけ、小さすぎると清掃効果が不十分になります。歯科医院で適切なサイズを選定してもらうことが望ましいです。
患者様ごとの専用の歯ブラシ
歯列や補綴形態は個々に異なります。そのため、市販の一般的な歯ブラシが最適とは限りません。毛の硬さ、ヘッドの大きさ、毛先の形状などを考慮し、患者様ごとに適したブラシを選択することが重要です。場合によってはワンタフトブラシの併用も効果的です。
プロフェッショナルケア
セルフケアだけでは完全にバイオフィルムを除去することは困難です。そこで不可欠となるのが、専門的なプロフェッショナルケアです。
インプラント周囲はチタン表面を傷つけない専用器具を用いて清掃する必要があります。金属製スケーラーの不適切な使用は表面粗造化を招き、かえってプラーク付着を促進する可能性があります。そのため、インプラント専用チップや非金属器具を用いたクリーニングが推奨されます。
定期的な専門クリーニングにより、目に見えない初期炎症をコントロールし、周囲炎の発症リスクを大幅に低減できます。
定期的な噛み合わせチェック
見落とされがちですが、咬合管理は長期安定において極めて重要です。年齢とともに歯は摩耗し、咬合高径や接触関係は変化します。対合歯の移動や欠損も咬合バランスに影響します。
インプラントは歯根膜による緩衝機構がないため、咬合力が直接骨に伝達されます。過度な接触や偏在した力は、スクリューの緩みや補綴物破損、さらには骨吸収の原因となります。
定期検診時には、咬合紙や必要に応じて咬合分析を行い、微調整を重ねることが重要です。歯ぎしりや食いしばりがある場合には、ナイトガードの使用も有効な保護手段となります。
よくある質問
Q. インプラントは何年ごとに交換が必要ですか?
インプラントは、「◯年経ったら必ず交換する」という定期交換型の治療ではありません。天然歯と同様に、状態が良好であれば継続して使用できます。特にインプラント体(人工歯根)は、骨とオッセオインテグレーション(骨結合)を起こしているため、適切な環境が維持されていれば長期にわたり機能します。実際に10年、15年、20年以上安定している症例も珍しくありません。
ただし、ここで重要なのは「インプラント=すべて同時に寿命が来るわけではない」という点です。インプラントは大きく分けて、インプラント体・アバットメント・上部構造(被せ物)という構造になっています。このうち、最も摩耗や破損の影響を受けやすいのが上部構造です。
セラミックやジルコニアは非常に耐久性の高い材料ですが、日常的な咀嚼や強い咬合力、歯ぎしりなどの影響により、長期的には摩耗やチッピング(小さな欠け)、対合歯との接触変化が起こる可能性があります。そのため、10〜15年前後で被せ物のみを交換するケースは一定数存在します。
つまり、定期的な「全交換」は不要ですが、「状態に応じた部分的な対応」は必要になることがあります。重要なのは年数ではなく、機能状態と周囲組織の健康状態です。定期検診で咬合や骨レベルを評価しながら、必要に応じて対応していくことが、長期安定の基本になります。
Q. 保証はありますか?
インプラント治療には保証制度が設けられていることが多いですが、その内容は医院ごとに大きく異なります。保証期間、対象範囲(インプラント体のみか、上部構造も含むか)、適用条件などは事前に確認する必要があります。
多くの医療機関では、「定期検診を継続していること」が保証の条件に含まれています。これは合理的な条件です。なぜなら、インプラント周囲炎や咬合トラブルは定期管理によって予防・早期発見が可能だからです。メンテナンスを受けていない状態で問題が発生した場合、医療側で完全にコントロールできない要因が含まれるため、保証対象外となるケースがあります。
また、保証は「永久保証」ではなく、一定期間に限定されていることが一般的です。例えば5年保証、10年保証など、期間設定はさまざまです。さらに、自然災害や外傷、明らかな過失による破損は対象外となる場合もあります。
治療を受ける前には、保証内容を口頭説明だけでなく、書面で確認することが重要です。保証の有無そのものよりも、「どの範囲までカバーされるのか」「どのような条件が必要なのか」を具体的に理解しておくことが、後のトラブル回避につながります。
Q. 高齢でも使用できますか?
インプラント治療において、年齢そのものが絶対的な制限になることはほとんどありません。実際、70代や80代で治療を受け、良好な結果を得ている方も多くいます。重要なのは暦年齢ではなく、生理的年齢と全身状態です。
具体的には、
・糖尿病が適切にコントロールされているか
・心疾患や脳血管疾患の既往が安定しているか
・骨粗鬆症治療薬の使用状況
・外科処置に耐えられる体力があるか
といった医学的評価が必要です。これらが安定していれば、高齢であってもインプラント治療は十分可能です。
一方で、セルフケア能力も重要な要素です。インプラントは治療後の清掃管理が不可欠です。手指の巧緻性や視力の低下がある場合には、清掃指導や補助器具の活用が必要になります。また、将来的に介護が必要になった場合の管理体制も考慮しておくとより安全です。
高齢だから不適応という単純な判断ではなく、全身状態・口腔環境・生活背景を総合的に評価したうえで適応を判断します。適切な診査・診断のもとであれば、高齢の方でも機能回復の選択肢として有効な治療法です。
インプラントに関する疑問の多くは、「年数」「保証」「年齢」に集中します。しかし実際に重要なのは、個々の状態に合わせた管理と判断です。正確な情報を理解し、継続的なメンテナンスを行うことで、インプラントは長期にわたり安定した機能を維持できます。
まとめ
インプラントの寿命は、単に「平均何年もつのか」という単純な数字で評価できるものではありません。確かに統計上の生存率や10年成功率といったデータは存在しますが、実際の臨床現場では個々の条件によって予後は大きく変わります。インプラントの寿命を左右する本質的な要素は、
治療の精度 × メンテナンス × 生活習慣
この3つの掛け算で決まると考えるのが適切です。どれか一つが欠けても長期安定は難しく、逆にすべてが適切に機能していれば、10年、15年、20年と長期にわたり安定して使用することは十分可能です。
まず「治療の精度」についてです。インプラント治療は単に人工歯根を骨に埋めるだけの処置ではありません。術前の診査・診断、CTによる骨量評価、神経や上顎洞の位置確認、咬合力の分析、最終補綴形態の設計までを含めた総合的な計画が必要です。埋入位置や角度がわずかに不適切であっても、清掃性が悪化したり、咬合力が偏在したりすることで、将来的な骨吸収や補綴物破損のリスクが高まります。つまり、初期設計の段階で長期予後の方向性は大きく決まります。
次に「メンテナンス」です。インプラント最大のリスク因子はインプラント周囲炎です。これは天然歯の歯周病と類似した炎症性疾患であり、プラークやバイオフィルムの蓄積によって発症します。特徴的なのは、初期には痛みなどの自覚症状がほとんどない点です。気づいたときには骨吸収が進行していることも少なくありません。そのため、症状の有無に関わらず、3〜6ヶ月ごとの定期的な専門的メンテナンスが不可欠です。
定期検診では、
・専用器具によるバイオフィルム除去
・ポケット測定や出血の有無の確認
・咬合接触のチェック
・レントゲンによる骨レベルの評価
といった管理を行います。これにより、問題が小さい段階で発見でき、外科的介入を避けられる可能性が高まります。逆に、メンテナンスを中断すると炎症は静かに進行し、気づいたときには撤去が必要になるケースもあります。
そして「生活習慣」です。喫煙は血管収縮を引き起こし、局所血流を低下させます。その結果、免疫応答や創傷治癒能力が低下し、インプラント周囲炎のリスクが高まります。また、糖尿病などの全身疾患のコントロール状態も重要です。さらに、歯ぎしりや食いしばりといったブラキシズムは、インプラントに過度な咬合力を加えます。天然歯には歯根膜というクッション機構がありますが、インプラントには存在しません。そのため、力が直接骨に伝わり、微細な骨吸収やスクリューの緩み、補綴物破損につながることがあります。ナイトガードの装着は有効な予防策の一つです。
適切に管理されているインプラントは、非常に高い安定性を示します。実際、長期経過症例では20年以上問題なく機能しているケースも珍しくありません。しかし、それは「特別に強いインプラントだから」ではなく、「適切に管理されているから」です。反対に、清掃不良や検診中断が続けば、数年でトラブルが発生することもあります。
ここで重要なのは、インプラントは「入れて終わり」の治療ではないという認識です。むしろ装着後からが本当のスタートです。天然歯と同様、あるいはそれ以上に計画的な管理が求められます。インプラントは人工物であり虫歯にはなりませんが、周囲の骨や歯肉は生体組織です。その組織を守れるかどうかが寿命を決めます。
もし現在、違和感がある、歯ぐきが赤い、出血がある、噛み合わせに変化を感じる、あるいは「少し気になる」という程度の軽微な症状でも、早期に診断を受けることが重要です。トラブルは初期段階であれば、クリーニングや軽度の処置で改善できる可能性があります。しかし、骨吸収が高度に進行すると、撤去・骨造成・再埋入といった大掛かりな再治療が必要になることもあります。
早期対応は、再治療リスクを最小限に抑え、身体的負担と経済的負担の双方を軽減します。インプラントを長く機能させるために必要なのは、特別なことではありません。正確な治療、継続的なメンテナンス、そして安定した生活習慣。この三位一体の管理体制が整ったとき、インプラントは本来の耐久性を発揮します。
インプラントの寿命は「時間」ではなく「管理の質」で決まります。適切な管理を継続すれば、長期にわたり快適な咀嚼機能を維持することが可能です。長持ちさせる鍵は、治療後の日々の積み重ねにあります。
監修者情報
・西田 卓矢
・歯科医師
・9年
・鹿児島大学歯学部歯学科
・笑顔と大切な歯を守れるように努めます